-10% SUR VOTRE 1ERE COMMANDE
-10% SUR VOTRE 1ERE COMMANDE
-10% SUR VOTRE 1ERE COMMANDE
-10% SUR VOTRE 1ERE COMMANDE
-10% SUR VOTRE 1ERE COMMANDE
-10% SUR VOTRE 1ERE COMMANDE

La périménopause est la phase de transition hormonale qui précède la ménopause, elle peut commencer dès 38-40 ans et dure en moyenne entre 4 et 8 ans. Elle se manifeste par des symptômes variés : cycles irréguliers, bouffées de chaleur, troubles du sommeil, brouillard mental ou encore fonte musculaire progressive. La ménopause est officiellement atteinte après 12 mois consécutifs sans règles. Plusieurs leviers comme l’activité physique, alimentation, sommeil et soutien nutritionnel ciblé permettent d’en atténuer les effets au quotidien.
Un matin, les règles arrivent avec dix jours d’avance. Le lendemain, on dort mal sans vraiment savoir pourquoi. Quelques semaines plus tard, un premier épisode de bouffée de chaleur, une irritabilité inhabituelle, une sensation de ne plus tout à fait « être dans son axe ». Beaucoup de femmes traversent ces signes pendant des mois, parfois des années, sans mettre de mot dessus.
Ce mot, c’est périménopause. Et contrairement à ce qu’on entend souvent, ce n’est pas la ménopause elle-même, c’est la période qui la précède, parfois longue, toujours unique, et encore trop peu expliquée. Cet article est là pour changer ça : comprendre ce qui se passe, pourquoi, et ce que l’on peut concrètement faire pour traverser cette transition le plus sereinement possible.
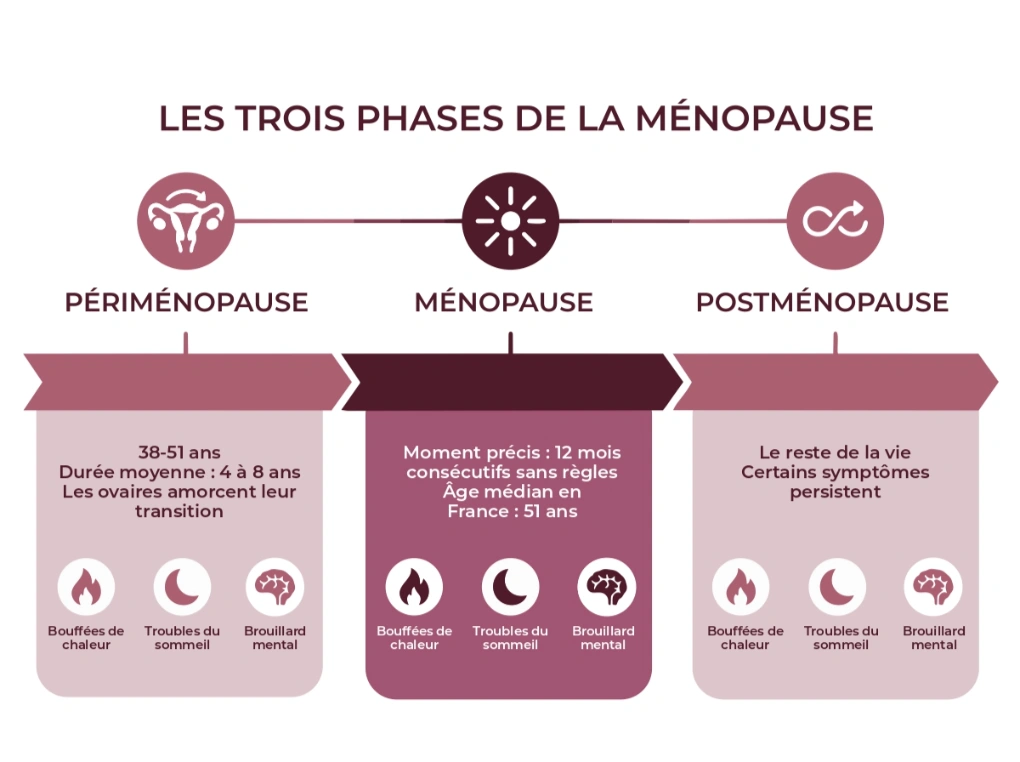
La confusion entre périménopause, ménopause et postménopause est extrêmement courante. Voici comment distinguer ces trois phases.
La périménopause (parfois appelée préménopause ou transition ménopausique) désigne la période pendant laquelle les ovaires commencent à produire moins d’œstrogènes et de progestérone de façon progressive et irrégulière. Les cycles se dérèglent, les symptômes apparaissent, mais les règles sont encore présentes, même de manière chaotique. C’est la phase la plus longue et souvent la plus symptomatique de la transition.
La ménopause, elle, n’est pas une période mais un moment précis : celui où l’on a passé 12 mois consécutifs sans aucune règle. C’est un diagnostic rétrospectif. En France, l’âge médian de la ménopause se situe autour de 51 ans.
La postménopause commence dès le lendemain de ce cap et dure… le reste de la vie. Certains symptômes peuvent persister plusieurs années après la ménopause, notamment la sécheresse vaginale ou les troubles cognitifs légers.
Parce qu’elle ne ressemble pas à un interrupteur qu’on actionne. Les fluctuations hormonales de la périménopause sont justement caractérisées par leur irrégularité : les œstrogènes peuvent monter très haut certains mois, puis chuter brutalement. C’est cette instabilité, plus que la baisse en elle-même, qui génère la majorité des symptômes. Le corps ne réagit pas à un manque fixe, mais à une imprévisibilité constante.
Il n’y a pas d’âge universel, et c’est précisément ce qui rend la périménopause difficile à anticiper. La fourchette la plus citée dans la littérature médicale est 40-51 ans, avec un début moyen autour de 47 ans. Mais des signes peuvent apparaître dès 38-40 ans, parfois plus tôt dans certaines situations.
Plusieurs éléments sont documentés comme pouvant avancer ou moduler le début de la transition :
La SWAN Study (Study of Women’s Health Across the Nation), l’une des plus grandes études longitudinales sur la santé des femmes en transition ménopausique, a documenté ces variations sur plus de 3 000 femmes suivies pendant plusieurs années, confirmant l’importance des facteurs ethniques, génétiques et comportementaux.
Si des symptômes caractéristiques apparaissent avant 40 ans, on parle d’insuffisance ovarienne prématurée (IOP), une situation différente de la périménopause classique qui touche environ 1 % des femmes. Un bilan hormonal est alors indispensable, car les implications sur la santé osseuse et cardiovasculaire sont plus importantes.

C’est la question que posent le plus souvent les femmes qui arrivent sur cet article, et pour cause. Les symptômes de la périménopause sont nombreux, variés, et n’arrivent jamais tous en même temps ni dans le même ordre. Certaines femmes en vivent trois ou quatre, d’autres en cumulent une dizaine.
Les irrégularités du cycle sont souvent les premiers signaux. Les règles arrivent plus tôt, plus tard, plus abondamment ou au contraire s’espacent. Ce dérèglement du cycle est directement lié à l’irrégularité de l’ovulation.
Les bouffées de chaleur touchent entre 75 et 85 % des femmes en transition ménopausique selon les études. Elles se manifestent par une montée soudaine de chaleur, fréquemment dans la partie supérieure du corps, pouvant s’accompagner de rougeurs et de sueurs. Leur fréquence et leur intensité varient énormément d’une femme à l’autre.
Les sueurs nocturnes sont l’équivalent nocturne des bouffées de chaleur. Elles perturbent le sommeil, génèrent une fatigue cumulée et peuvent avoir un impact réel sur la qualité de vie. Un lien étroit existe entre sueurs nocturnes et troubles cognitifs du lendemain, on y revient dans notre article dédié au brouillard mental en périménopause.
La sécheresse vaginale est un symptôme sous-déclaré (beaucoup de femmes n’en parlent pas à leur médecin) mais très fréquent. Elle est liée à la baisse des œstrogènes qui entraîne une atrophie de la muqueuse vaginale, avec des inconforts possibles au quotidien et lors des rapports sexuels.
Les douleurs articulaires surprennent souvent les femmes qui n’attendaient pas ce symptôme. Pourtant, les œstrogènes ont un rôle anti-inflammatoire documenté. Leur baisse peut entraîner des raideurs matinales, des douleurs aux genoux, aux hanches ou aux mains.
La prise de poids, notamment au niveau abdominal, est très fréquente en périménopause. Elle est liée à la baisse des œstrogènes mais aussi à des modifications du métabolisme de base, à une résistance à l’insuline naissante et à une perte progressive de masse musculaire.
C’est souvent le territoire le moins bien expliqué aux femmes, et pourtant l’un des plus impactants au quotidien.
Le brouillard mental : cette sensation de ne plus trouver ses mots, d’avoir des « trous » de mémoire, de mal se concentrer, est rapporté par une grande majorité de femmes en périménopause. Des travaux de Roberta D. Brinton et de son équipe ont montré que la baisse des œstrogènes affecte le métabolisme cérébral du glucose, ce qui pourrait expliquer en partie ces troubles cognitifs transitoires. Pour aller plus loin, notre article sur le brouillard mental à la ménopause détaille ce mécanisme.
L’irritabilité et l’anxiété sont directement liées aux fluctuations de l’œstradiol, qui influence la sérotonine et d’autres neurotransmetteurs impliqués dans la régulation de l’humeur. Ce n’est pas « dans la tête », c’est une réponse neurochimique à une instabilité hormonale réelle.
La déprime légère est fréquente, surtout dans les phases de chute rapide des œstrogènes. Elle doit être distinguée d’un épisode dépressif majeur, qui lui nécessite une prise en charge spécifique. Les femmes ayant des antécédents de dépression ou de syndrome prémenstruel (SPM) sévère semblent plus vulnérables à ces épisodes.
Les troubles de la mémoire, notamment la mémoire de travail et la mémoire verbale, sont documentés dans plusieurs études. La bonne nouvelle : ils sont pour la plupart transitoires et s’améliorent après la ménopause pour de nombreuses femmes.
La chute de libido est multifactorielle en périménopause : baisse de la testostérone (oui, les femmes en produisent aussi), sécheresse vaginale, fatigue, troubles de l’image corporelle. Elle est rarement abordée spontanément, mais très souvent présente quand on pose la question.
La fonte musculaire progressive est l’un des changements les plus silencieux. La baisse des œstrogènes accélère la sarcopénie, cette perte naturelle de masse musculaire qui commence dès la quarantaine. Sans action ciblée (exercice de résistance, apport protéique suffisant), cette perte peut s’accélérer significativement durant la transition ménopausique.
Les changements de peau et de cheveux sont habituellement banalisés, mais bien réels. La peau s’affine, perd en élasticité, les cicatrices guérissent moins vite. Les cheveux peuvent devenir plus fins ou tomber davantage. Ces changements sont liés à la baisse des œstrogènes qui stimulent normalement la production de collagène et de kératine.
La réponse honnête est : ça dépend. La durée moyenne documentée dans la littérature est de 4 à 8 ans, mais certaines femmes traversent cette phase en 2-3 ans, quand d’autres la vivent pendant plus de 10 ans.
La SWAN Study a montré que la durée médiane de la transition complète (du premier signe de dérèglement jusqu’à la ménopause confirmée) était de 7,4 ans en moyenne. Les femmes afro-américaines et hispaniques tendent à avoir des transitions plus longues que les femmes blanches ou asiatiques selon cette même étude, ce qui souligne l’importance des facteurs ethniques et génétiques.
Quelques facteurs semblent associés à une transition plus longue ou plus intense :
L’intensité des symptômes, elle, ne suit pas forcément la durée. Certaines femmes ont une périménopause courte mais très symptomatique, d’autres une transition longue mais relativement douce.
C’est une question plus complexe qu’il n’y paraît, et la réponse médicale peut parfois surprendre.
Les deux marqueurs biologiques les plus utilisés sont la FSH (hormone folliculo-stimulante) et l’œstradiol. En périménopause, la FSH tend à augmenter et l’œstradiol à fluctuer de manière erratique. Mais, et c’est crucial, ces hormones varient tellement d’un cycle à l’autre en périménopause qu’un seul dosage ne suffit pas à établir un diagnostic fiable.
Une FSH normale ne signifie pas qu’on n’est pas en périménopause. À l’inverse, une FSH élevée ne confirme pas non plus la transition si d’autres paramètres sont normaux. La Haute Autorité de Santé (HAS) et la plupart des recommandations cliniques rappellent que le diagnostic de périménopause est avant tout clinique : c’est l’ensemble des symptômes, leur chronologie et le contexte de la femme qui permettent de conclure, pas un seul chiffre sanguin.
Consulter reste toujours une bonne idée dès lors que les symptômes impactent la qualité de vie. Mais certaines situations rendent la consultation plus urgente :
Le médecin pourra proposer un bilan complet (bilan thyroïdien, NFS, bilan hormonal) pour écarter d’autres pathologies dont les symptômes se superposent parfois à ceux de la périménopause (notamment les troubles thyroïdiens, très fréquents chez les femmes de 40-50 ans).

Bonne nouvelle : il existe plusieurs leviers efficaces et documentés pour traverser cette période de façon plus confortable. Ils ne suppriment pas la périménopause, mais peuvent en atténuer significativement les effets.
L’exercice régulier est le levier le mieux documenté pour réduire l’intensité des bouffées de chaleur, améliorer le sommeil, limiter la prise de poids abdominale et soutenir la santé osseuse. En particulier, l’entraînement en résistance (musculation, travail avec charges ou poids du corps) est particulièrement recommandé pour contrecarrer la perte musculaire et l’augmentation de la masse grasse liées à la chute des œstrogènes.
L’objectif ne doit pas être la performance sportive, mais la régularité : 3 séances par semaine de 30 à 45 minutes suffisent à produire des effets mesurables.
Une alimentation riche en légumes, légumineuses, poissons gras, noix et huile d’olive (à l’image du modèle méditerranéen) est associée à une moindre intensité des symptômes ménopausiques dans plusieurs études épidémiologiques. Elle agit sur plusieurs fronts : inflammation de bas grade, prise de poids, santé osseuse et cardiovasculaire.
Les apports en protéines méritent une attention particulière après 40 ans : la synthèse protéique musculaire devient moins efficace, ce qui justifie d’augmenter légèrement les apports pour maintenir la masse maigre.
Les troubles du sommeil en périménopause sont souvent le symptôme-pivot qui aggrave tout le reste : fatigue, irritabilité, brouillard mental, appétit dérégulé. Travailler sur l’hygiène du sommeil (horaires réguliers, température fraîche dans la chambre, réduction des écrans le soir) a un impact mesurable sur l’ensemble du tableau clinique.

Certains micronutriments et nutriments jouent un rôle documenté pendant cette période :
Nous travaillons actuellement sur Menoform, une formule spécifiquement pensée pour accompagner les femmes pendant la périménopause et la ménopause. Sa sortie est prévue pour septembre 2026. Si vous souhaitez être informée en avant-première, vous pouvez vous inscrire à notre newsletter (en bas de cette article).
La périménopause désigne la période de transition hormonale qui précède la ménopause. Elle commence lorsque les ovaires réduisent progressivement leur production d’œstrogènes et de progestérone, ce qui provoque des dérèglements du cycle menstruel et une série de symptômes physiques, cognitifs et émotionnels. Elle se termine officiellement au moment de la ménopause, c’est-à-dire après 12 mois consécutifs sans règles.
La périménopause est une phase de transition qui peut durer plusieurs années. La ménopause, elle, est un événement ponctuel : le moment où l’on a passé 12 mois sans règles. Beaucoup de symptômes que l’on associe à « la ménopause » dans le langage courant apparaissent en réalité pendant la périménopause, parfois bien avant l’arrêt définitif des règles.
Le diagnostic est principalement clinique : c’est l’ensemble des symptômes (cycles irréguliers, bouffées de chaleur, troubles du sommeil, irritabilité…) et leur contexte qui permettent d’évoquer la périménopause. Des analyses sanguines (FSH, œstradiol) peuvent apporter des éléments complémentaires, mais leurs résultats fluctuent tellement d’un cycle à l’autre qu’ils ne suffisent pas à confirmer ou infirmer le diagnostic seuls. Le mieux reste de consulter un médecin pour faire le point.
En moyenne entre 4 et 8 ans, mais la variabilité est grande. Certaines femmes traversent cette transition en 2-3 ans, d’autres en 10 ans ou plus. La SWAN Study a établi une durée médiane de 7,4 ans. Le début précoce de la transition, le tabagisme ou des antécédents de SPM sévère semblent associés à une durée plus longue.
Plusieurs nutriments font l’objet d’une attention scientifique en périménopause. Le magnésium, qui contribue à la réduction de la fatigue et au fonctionnement normal du système nerveux. Le DHA (oméga-3), qui soutient le fonctionnement cognitif normal. La vitamine D, souvent en déficit après 40 ans, importante pour la santé osseuse. Et la créatine (3 g/j), de plus en plus étudiée pour son rôle dans le maintien de la masse musculaire et l’énergie cellulaire chez les femmes en transition ménopausique. Ces compléments ne remplacent pas un suivi médical ni une alimentation équilibrée.
➡️ Brouillard mental à la ménopause : ce qui se passe vraiment dans votre cerveau : le brouillard mental à la ménopause touche jusqu’à 62 % des femmes et repose sur des mécanismes biologiques précis, pas sur une fragilité psychologique
➡️ Gestion du stress : définition, exercices et solutions : parce que le cortisol chronique aggrave directement le brouillard mental et réduit le volume de l’hippocampe
➡️ Vieillissement cellulaire : causes, signes et solutions : pour replacer les changements cognitifs de la ménopause dans le contexte plus large du vieillissement cellulaire
Les cookies nous apportent des retours précieux pour améliorer régulièrement votre expérience sur notre site internet.